Questi articoli fanno parte di una serie di lavori da me preparati, dedicati agli Studenti O.S.S. (Operatori Socio-Sanitari) ad integrazione di quanto rilevabile nei libri a disposizione, ma credo che siano utili anche ai futuri Dottori in Scienze Infermieristiche soprattutto per il loro contenuto tecnico, agli utenti “curiosi”, ai Colleghi Medici ed ai ricercatori.
Scienze Infermieristiche e Corso O.S.S. DierreForm. Patologie fisiche (lezioni 23, 24, 25), modulo 7.
Lezione n. 23: APPARATO RENALE: cenni di anatomia macroscopica e di fisiopatologia del nefrone.
Lezione n. 24: NEFROPATIE: glossario e clinica.
Lezione n. 25: Il MESOTELIO: descrizione anatomica e funzionale dei vari siti; le patologie. Il mesotelioma.
Lezione n. 23: APPARATO RENALE: cenni di anatomia macroscopica e di fisiopatologia del nefrone.
L’etimologia della parola “rene” probabilmente proviene dal Gr. réo, scorrere, come il sangue e le urine scorrono…
L’apparato renale è situato nell’addome, nella cavità retro-peritoneale, posteriormente, subito al davanti della colonna vertebrale lombare.
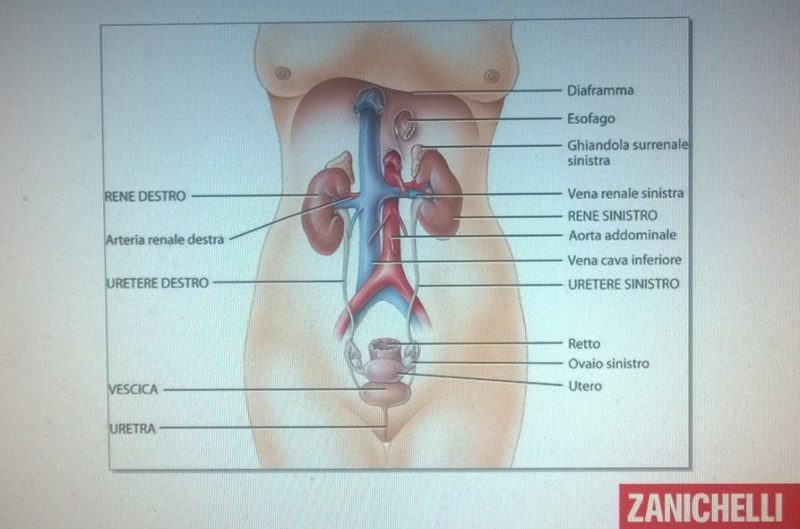
E’ costituito dai due reni, dx e sin., dai due ureteri e dalla vescica; l’uretra è il condotto che porta all’esterno le urine con l’atto della minzione. Al di sopra dei reni ci sono i surreni, uno per lato, detti anche ghiandole surrenali. Esse appartengono al sistema delle ghiandole endocrine, producendo infatti numerosi ormoni: gluco- e mineral-corticoidi, aldosterone, ormoni sessuali. Normalmente esiste un’arteria ed una vena renale per lato, non rara un’arteria renale polare inferiore, accessoria. Nell’ambito della struttura renale si riscontra la capsula connettivale fibrosa esterna, la corticale e quindi la midollare. Nella corticale si trovano i corpuscoli del Malpighi, sede della ultrafiltrazione e parte dei tubuli e dei dotti collettori. La midollare è molto vascolarizzata e contiene tubuli collettori.
L’organismo elimina i cataboliti (elementi finali del metabolismo nel senso di scorie, rifiuti o trush, come li chiamo io), attraverso l’urina, le feci, il sudore e l’espirazione.
Nell’immagine superiore vediamo la parte posteriore di un addome femminile: si intravede il muscolo diaframma, che divide il tronco in cavità toracia e cavità addominale ed a quest’ultima è stata asportata la parete addominale anteriore e tutti gli organi endo-peritoneali ed il pancreas.
I reni sono due, il dx un po’ più caudale per la presenza del fegato superiormente; hanno l’aspetto di un fagiolo con la concavità rivolta medialmente, sono lunghi circa 12 – 13 cm. e larghi 8 cm.; il loro colore é rosso-bruno per l’alta componente vascolare e contengono nel loro parenchima un insieme anatomo-funzionale caratterizzato dal nefrone, alla cui estremità distale inizia la via di deflusso dell’urina (escretrice), con i tubuli distali e quindi con i collettori. Essi conducono l’urina nei calici, nella pelvi, nell’uretere, nella vescica ed infine nell’uretra, canale che con l’atto della minzione porta all’esterno l’urina.
L’elemento anatomo-funzionale del rene è il nefrone, didatticamente illustrato da questo splendido
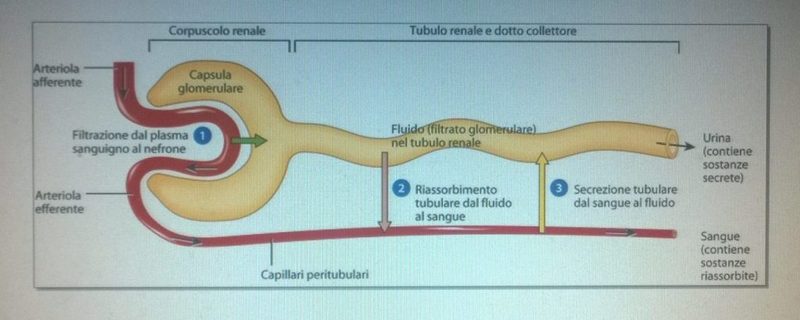
schema della Zanichelli, che ringrazio molto. Come si vede è composto da due elementi: una struttura chiamata corpuscolo renale ed il sistema di tubuli e dotti collettori. Da rilevare però nello schema che in realtà il glomerulo è un “gomitolo” di arteriole, non un vaso unico, confluente poi nell’arteriola efferente. Nel nefrone non compaiono vene, queste raccoglieranno i capillari peritubulari per confluire nella vena renale.
Tre sono le funzioni del nefrone, vediamole insieme.
Il corpuscolo renale comprende a sua volta il glomerulo (del Malpighi), il suddetto “gomitolo” di minime arteriole provenienti dall’arteriola afferente al glomerulo ed un’espansione a fondo cieco del tubulo renale, tipo “coppa”, detta capsula glomerulare di Bowman che si continua con i tubuli. E’ questa la sede dove avviene la formazione della pre-urina con la prima funzione del glomerulo, la
ultrafiltrazione che avviene in modo selettivo sui cataboliti ematici sospesi in grande quantità di acqua che li tiene lontano dal rischio della precipitazione in cristalli potenzialmente ostruenti la via di deflusso della pre-urina. Nei tubuli avvengono le altre due funzioni: riassorbimento e secrezione.
La seconda funzione del nefrone è pertanto quella del
riassorbimento, prevalentemente di acqua e vari elementi che evitano la precipitazione dei soluti.
La capsula glomerulare si continua con i tubuli dove avvengono modifiche chimiche del prodotto selettivamente filtrato da cellule specializzate; questo liquido, la pre-urina, è convogliato nei tubuli renali. Qui, dopo un processo di
secrezione, fenomeno che consente di eliminare residui di farmaci, sostanze varie, anche droghe (!) ed equilibrare gli

elettroliti urinari, avviene la composizione dell’urina definitiva, convogliata nei collettori che la portano nei calici, nella pelvi renale, nell’uretere, vescica, uretra, esterno.
L’arteriola afferente, formante il predetto gomitolo di vasi capillari, lascia il corpuscolo renale ricomponendo un’altra arteriola, detta efferente. Da essa si formano quindi i capillari peri-tubulari che fiancheggiano i tubuli ed i collettori, il cui sangue permette le funzioni di riassorbimento e secrezione.
Questo sistema di arteriola-capillari-arteriola è un’eccezione nell’organismo umano.
Ed ancora: il rene, tramite recettori specifici, si accorge quando la P.A. dell’arteriola afferente <: può essere un’ipotensione sistemica o loco-regionale per stenosi (trombo, embolo, placca aterosclerotica, iperplasia dell’intima vasale). E’ in questa zona che cellule specializzate producono l’ormone-enzima renina: ormone perchè è un prodotto che viene rilasciato nel sangue in caso di ipotensione, come detto prima, ed enzima in quanto scinde l’angiotensinogeno epatico circolante in angiotensina I e angiotensina II, la quale ultima va a stimolare la produzione di aldosterone del surrene con risalita della pressione ad opera del riassorbimento del sodio (Na+) nel tubulo renale in scambio con il potassio (K+). Il sodio, idrofilo, si lega all’H2O e si insedia nella parete muscolare arteriolare, ne > lo spessore diminuendone il calibro con > della P.A. cosa che fa anche la liquirizia e ovviamente il sale in eccesso nella dieta! Ma anche un’ipossiemia ipossica nel sangue arteriolare renale, ma sempre sistemica, sistemiche come le ipossie anemica ed istotossica, crea una reazione di difesa dell’organo: viene stimolata la produzione di eritropoietina che nel midollo rosso promuove un > di globuli rossi finalizzato ad una maggiore quantità di sangue ossigenato disponibile (modulo 6, lezione 18, in fondo all’articolo).
Lezione n. 24: NEFROPATIE: glossario e clinica.
Per iniziare, un concetto basilare: l’apporto nutrizionale. Dobbiamo valutare se ci troviamo di fronte ad una situazione standard, normale ovvero casi in cui ci siano problemi di alimentazione (cibi e bevande) in pazienti con varie patologie ed eventuale apporto esterno di supporto nutrizionale con integratori, parenterale con accesso venoso periferico (Drum ora PICC) o centrale con CVC o enterale con SNG (Sondino-Naso-gastrico), PEG (Percutaneous Endoscopic Gastrostomy), gastrostomia chirurgica cioè “open” (molto rara), digiunostomia “a minima” chirurgica ed endoscopica ed eventuale C.V. (catetere vescicale) e drenaggi addominali o toracici. Bene, ed ora un po’ di glossario.
Bilancio idrico o, in ambiente ospedaliero, bilancio idro-elettrolitico (per la necessità di esami di
laboratorio): bisogna segnare tutte le entrate naturali di liquidi effettive, controllate, non empiriche (tipo: “credo, mi sembra, penso che il Paziente abbia bevuto”)(!), la quota introdotta con gli alimenti, 1 l. circa se il Paziente si alimenta però (!) e quella di combustione metabolica pari a circa 300cc. e le entrate artificiali (fleboclisi e soluzioni enteriche). A questa quota vanno sottratte le perdite urinarie (normalmente 1.5 l.): spontanea con raccoglitore (pappagallo, condom o altro), oppure peso del pannolone rimosso, bagnato di urine, meno il peso del pannolone asciutto, o diuresi reale se presente il C.V.; segnare anche eventuali  perdite peri-C.V. nel lenzuolo da misurare;
perdite peri-C.V. nel lenzuolo da misurare;
perspiratio (traspirazione) insensibilis, passiva, attraverso cute, cavo orale e respirazione con circa 500 – 1.000 cc, che può aumentare nelle situazioni di stress e psichiatriche di ansia con tachipnea e raggiungere alcuni litri al dì; nelle ustioni estese (!) aumenta drammaticamente; da valutare anche l’eventuale sudorazione o perspiratio sensibilis, fenomeno questo attivo, che fa perdere circa 600 cc. di acqua in assenza di febbre e con temperatura ambientale normale, perdita che può moltiplicarsi per 2 – 3 fino anche a 10 se c’è ipertermia e temperatura ambientale molto calda e umida. La dispersione con il sudore è molto elevata negli operatori in ambienti molto caldi (fornaci, all’aperto nei campi ed altro) e negli atleti di resistenza, ma qui non siamo nella patologia.
Con le feci si perdono circa 100 cc. di acqua; la diarrea però può creare disidratazione spinta, talora fatale se di origine infettiva e severa e soprattutto se interessa persone defedate e quindi fragili, anziane, isolate, povere e non assistite (Africa e Sud America, ma non solo! Anche nel nostro condominio, forse!). Ricordo solo per scrupolo, la massima attenzione ed assistenza per le alte temperature ed umidità estive negli anziani che “dimenticano di bere”, i disabili ed i non autonomi, i pazienti in NPT (Nutrizione Parenterale Totale).
Anuria: sinonimo blocco renale; il Paziente non minge perché la vescica è vuota, essendo assente la produzione renale di urina. Da confermare con un’ecografia e studio del problema in estrema urgenza, fino alla necessità di dialisi quasi immediata. Ricordo che la causa acuta più frequente del problema è la disidratazione spesso con febbre, vomito, diarrea, lo shock settico, il diabete mellito misconosciuto con poliuria. Capitolo complesso e vario, soprattutto per le patologie che portano cronicamente all’insufficienza renale. Ricordo un drammatico episodio avvenuto in Cina nel 2008 con il latte in polvere addizionato con melamina, sostanza tossica utilizzata nella fabbricazione di colle e plastiche, aggiunta al latte in polvere per farlo apparire più ricco di proteine, con avvelenamento di almeno 300.000 bambini con almeno 6 morti (fonte).
Calcolosi renale, sinonimi, nefrolitiasi, urolitiasi, litiasi renale. Argomento estremamente corposo che cercherò di sintetizzare in modo didattico. I calcoli urinari sono aggregati solidi, molecole non più in sospensione acquosa, ma precipitati. Incidenza: interessa circa il 5-7% della popolazione con il 70% di quella di sesso maschile con vari precipitati, microscopici, renella e calcoli anche di molti centimetri, “a stampo” della pelvi renale, con i sali di calcio presenti in quasi 4/5 casi. Eziologia: il primo responsabile è l’ossalato di Ca, per ipercalciuria ereditaria con normocalcemia e rari casi di iperparatioridismo primitivo, al secondo posto l’acido urico introdotto con dieta iperpurinica ed urine acide, poi quelli misti, le litiasi ad eziologia infettiva (struvite) con fosforo, ammonio e magnesio, infine da cistina con ipercistinuria ereditaria. Non rarissimi i casi di ipercalcemia/ipercalciuria nei sovradosaggi di Vit. D (link) e Vit. C, nei tumori metastatici alle ossa, nelle diete ricche di pomodori, cacao, noci, pepe, spinaci, nei by-pass intestinali della chirurgia dell’obesità, detta bariatrica. Sintomatologia: talora asintomatici, i calcoli possono provocare violentissime coliche accompagnate o meno da macroematuria e vomito, febbre con brividi se infezione associata. La sede: all’interno del parenchima renale, nei calici, nella pelvi i più voluminosi, alla giunzione pielo-ureterale con idronefrosi (->) frequente, nel tratto ureterale, stessa complicanza, in vescica, nell’uretra (!) maschile, rarissima. Diagnosi: clinica non sempre agevole per l’esclusione di altre patologie potenzialmente sovrapponibili: appendicite e colica biliare a dx, gravidanza extra-uterina, lombalgia, occlusione intestinale meccanica o paralitica (adinamica), gastrite acuta e pancreatite. Utile subito un esame delle urine che spesso in P.S. non viene eseguito (!) con lo standard comprendente anche gli elettroliti sierici, un’ecografia, una TAC spirale senza m.d.c. (non utile la RNM), che può fare la diagnosi ed evidenziare patologie incidentali. In un secondo tempo, analisi chimica del calcolo espulso, dosaggio del PTH, cioè del paratormone (link), studio ematico metabolico ed urinario sulle urine delle 24 h. Terapia medica, endoscopica e chirurgica: quella medica prevede analgesici, FANS (attenzione alla loro potenziale nefrotossicità soprattutto nel diabetico e nell’iperteso, non troppa idratazione per os o e.v. se non necessaria, la litotrissia con onde d’urto (ultrasuoni) extra-corporea. Quelle endoscopiche “ascendenti” in A. generale sono le più auspicabili se il Paziente rimane sintomatico con idronefrosi e possibilità di recidive di infezione: con il laser ad olmio si può frammentare il calcolo con lavaggio-aspirazione. C’è infine la chirurgica laparoscopica.
Cistocele: dal Gr. cisto, vescica e -cele, ernia. La vescica “scivola”, si ernia in vagina. Le cause: con la senescenza diminuiscono gli estrogeni con indebolimento dei muscoli del pavimento pelvico, ma anche nel sovrappeso/obesità, sforzi intensi cronici, stipsi cronica, tosse cronica.
Creatininemia: in Lab. Analisi.
Disuria: minzione difficoltosa ed irregolare, senza dolore.
Ematuria: presenza di globuli rossi nelle urine. Tutte le sedi anatomiche in comunicazione con l’esterno possono essere sede di origine del fenomeno. Quindi: rene, pelvi, uretere, vescica, prostata e uretra. Cause per malformazioni congenite, metaboliche, litiasiche (da calcolosi; lithos, pietra in Greco), traumatiche, infiammatorie, infettive, neoplastiche, nonchè fenomeni da tossicità individuale a farmaci, soprattutto analgesici, da “freddo” (a frigore), rara.
– Microematuria: diagnosi non visiva, ma con l’esame del sedimento urinario centrifugato o con le strisce reattive.
– Macroematuria: il sangue eliminato colora le urine di rosso franco, marrone, del colore della Coca-Cola, “a lavatura di carne” cioè rosa/rossastro, color del thé, a seconda della quantità presente.
Fecaluria: materiale fecale nelle urine per fistole vescico-rettali o vescico-colo-ileali da neoplasie, diverticolite, traumi, post-RxTerapia.
Idronefrosi: dilatazione della pelvi renale per accumulo di urina che non riesce a transitare nell’uretere. La causa più frequente è un calcolo ureterale; più raramente è per inginocchiamento ureterale per rene ptosico (cioè abbassato, scivolato nel bacino) di solito per dimagramento importante o per ostruzione ureterale a varia altezza da neoplasia primitiva o secondaria, endometriosi, sclerosi stenosante post Rxterapia, legatura accidentale dell’uretere da parte del chirurgo, fenomeno questo non rarissimo nelle isterectomie di 40 – 50 anni fa. Questa situazione si definisce uretero-idronefrosi. La stasi urinaria è a rischio di infezione suppurativa per via ematica o per via ascendente dalla vescica e la dilatazione pelvica provoca sofferenza vascolare del parenchima renale da ipertensione endotubulare e quindi compressione dei tessuti, prima con ipossia stagnante (bassa pressione di flusso vasale) e quindi anche ischemica (alta pressione di flusso vasale), necessitando pertanto di una risoluzione chirurgica idonea, spesso in urgenza.
Filtrato glomerulare: VFG (Velocità Filtrato Glomerulare) ed in Inglese eGFR (estimated Glomerular Filtration Rate): si misura contemporaneamente alla creatininemia, consentendo di determinare un numero che si esprime in ml/min./superficie corporea in m2, riflettendo la funzionalità renale, nel senso di determinare la velocità con la quale il sangue viene ultrafiltrato dai nefroni in 1 minuto. Un suo > si ha di solito nelle poliurie con funzionalità conservata, come nell’esordio del diabete mellito giovanile e nell’adulto fino ad allora con reni normali. Invece < quando si va incontro ad un’insufficienza renale cronica per l’ovvia compromissione del nefrone, unità anatomo-fisiologica del rene.
Incontinenza urinaria: le urine normalmente prodotte non vengono trattenute in vescica, ma vengono eliminate così come si formano come uno scolo. Quando: anziano, aterosclerosi cerebrale, demenza, atrofia cerebrale, prolasso uterino, traumi del midollo ed altro raro. Nella donna indicato il pannolone, come nel maschio, nel quale però possiamo posizionare un urocontrol una sorta di profilattico che ha un beccuccio per raccordare un deflussore delle urine.
Insufficienza renale acuta: per causa improvvisa: vedi oliguria e anuria.
Insufficienza renale cronica: deterioramento progressivo ed irreversibile delle funzioni renali per danno del nefrone, unità funzionale specifica, per malattie che durano nel tempo fino alla necessità di dialisi e di trapianto renale. Le cause più frequenti: nefropatie congenite, rene policistico ed altre rare, diabete mellito, glomerulonefriti infettive, infiammatorie ed autoimmuni, nefropatie vascolari (aterosclerosi polidistrettuale e specifiche delle arterie renali), pielonefriti, malattie autoimmuni, patologie sistemiche ed altro meno frequente.
Fattori aggravanti sono il danno vascolare da ipertensione arteriosa e da iperlipidemia per sofferenza glomerulare, la dieta iperproteica per il sovraccarico metabolico, la gotta (turba del metabolismo dell’acido urico), patologie delle paratiroidi sul metabolismo calcio-fosforo, ostruzione cronica al deflusso urinario per danno meccanico costante ed infettivo recidivante (ipertrofia prostatica benigna, calcoli, stenosi del giunto pielo-ureterale, ptosi o abbassamento renale bilaterale, prolasso uterino, endometriosi grave, problemi neurologici per lo più spinali, fibrosi retroperitoneale, ostruzioni valvolari uretrali, tossicità da farmaci come FANS (Farmaci Anti-infiammatori Non Steroidei, cioè non cortisonici), citostatici ed antibiotici (gentamicina!!!, anche ototossica), infezioni croniche, TBC, obesità, alcool, fumo e droghe.
Il quadro clinico di accompagnamento: astenia (perdita delle forze), dispepsia (turbe digestive),

nausea, vomito, alitosi uremica, gastrite, ridotta mobilizzazione del paziente per l’osteopatia, anemia da deficit di produzione di EPO (eritropoietina).
Iscuria paradossa: incontinenza urinaria da rigurgito o ostruttiva con riempimento della vescica, anche eccessivo e difficoltà a svuotarla completamente con la minzione. Nell’uomo è per lo più da ipertrofia prostatica, nella donna nella incontinenza in urgenza, da stress.
Nefrosi: patologia .-osi, pertanto degenerativa del glomerulo, primaria o secondaria (diabete mellito, HBV, HCV, HIV, obesità, gestosi, malattie autoimmuni, impiego di FANS), che comporta il passaggio delle piccole molecole di albumina nell’ultrafiltrato e quindi albuminuria. Il plasma si impoverisce di potere oncotico per l’ipoprotidemia e quindi siero trasuda, passa nel connettivo con edema; si associa iperlipemia, trombofilia, ipersodiemia per attivazione dell’aldosterone, essendo il sodio idrofilo ed ipertensione. Per la sindrome nefrosica del diabete vai alla lezione n. del modulo n.
Nefrostomia: è il drenaggio per lo più percutaneo eco- o TAC- guidato della pelvi renale dilatata con un catetere, in attesa di una soluzione. Si punge in anestesia locale e a Paziente prono sul lettino radiologico la regione lombare del lato patologico con un ago + guida per l’inserimento del catetere nefrostomico. Al link la lezione sulle stomie in generale.
Oliguria: il Paziente urina meno della quota dovuta. Anche qui la disidratazione è in prima linea.
Piuria: pus nelle urine, cioè globuli bianchi disfatti per infezione vescicale e della pelvi (pielite) da germi e funghi.
Pneumaturia: fuoriuscita di aria intestinale con le urine. Le stesse cause della fecaluria, fenomeno associato.
Poliuria: il Paziente urina più del dovuto in rapporto all’assunzione di acqua effettuata. Esempi:
A) con normale assunzione di acqua: < della produzione ipofisaria dell’ormone antidiuretico (ADH) o vasopressina nel diabete insipido centrale, o suo mancato effetto di riassorbimento a livello dei tubuli renali nel diabete insipido renale, nella risoluzione dello scompenso cardiaco per eliminazione dei liquidi in eccesso, con i diuretici, anche come doping o comportamento compulsivo per perdere peso (boxe, culturisti, bulimici), avvelenamento da mercurio, glomerulonefriti, ipertiroidismo.
B) con > assunzione di acqua: disturbi delle funzioni del diencefalo con polidipsia (> bisogno di bere per sete intensa), nel diabete mellito in esordio o scompensato per l’effetto osmotico del glucosio nelle urine che richiama acqua.
Pollachiuria: > del numero delle minzioni al giorno, cioè minzioni frequenti, ravvicinate con quantità totale di urine normale, aumentatata o <.
Proteinuria – albuminuria: nelle urine sono presenti proteine, visibili dopo l’emissione o nel sedimento come una nubecola opaca, tipo goccia di sciroppo di mandorla, orzata. Se presenti solo all’esame di laboratorio nel sedimento si parla di microproteinuria e di microalbuminuria. Per lo più per problemi renali come nefriti e nefrosi, nel diabete mellito, in gravidanza.
Ritenzione acuta o cronica d’urina: il Paziente ha una diuresi presente, cioè i reni producono urina, ma per problemi vari non riesce a mingere. Se non ha catetere, la visita visiva, palpatoria e percussoria fanno la diagnosi di vescica distesa o globo vescicale, talora necessitando di un esame ecografico (paz. in sovrappeso ed obesi). Si posiziona il C.V. con le dovute regole e si risolve il problema immediato; poi la diagnosi causale. Se il catetere è già presente, il motivo è il suo malfunzionamento per ostruzione da coagulo o tappo proteico, catetere in uretra, pinza dimenticata sul catetere (!), catetere fuoriuscito e libero nel letto. Relativamente rara la ritenzione di urina nei reni e negli ureteri per calcoli o ostruzioni neoplastiche, infiammatorie, da endometriosi o post-RxTerapia, soprattutto se il soggetto è un monorene congenito o acquisito post-chirurgico.
Stranguria: minzione con dolore, spesso con getto debole.
Uremia: stadio terminale dell’insufficienza renale cronica che può condurre a morte se non ci sono altre possibilità terapeutiche. Caratteristica l’alitosi uremica: il respiro del Paziente ricorda l’odore delle urine. Si accumulano cataboliti dannosi come l’urea, la creatinina, i fosfati, il potassio, sostanze acide con un corteo sintomatologico di astenia, anemia, pallore, affanno, sudorazione con ipertensione, iporessia, nausea e vomito, crampi agli arti inferiori spesso edematosi, prurito, convulsioni, coma e decesso.
Laboratorio: aumento di:
azotemia (urea o azoto) dal catabolismo delle proteine;
creatininemia per < della velocità di filtrazione glomerulare (VFG) prodotta dalla creatina, proteina che produce energia dai muscoli striati;
acido urico;
sodiemia (Na+emia);
potassiemia (kaliemia) con rischio di aritmie cardiache;
fosforemia per < escrezione (eliminazione, III° funzione del nefrone) tubulare;
PTH o paratormone per l’ipocalcemia con iperplasia delle paratioridi ed iperparatiroidismo secondario;
trigliceridi; utile al riguardo una pausa sul blog del mio Amico Pasquale. Qui si ha ipertrigliceridemia;
insulinemia per > resistenza dei recettori periferici cellulari all’ormone;
ALP (fosfatasi alcalina) per rimaneggiamento osseo con osteomalacia ed osteite fibrosa da ipocalcemia (osteodistrofia uremica).
Laboratorio: diminuzione di:
Hb, globuli rossi (anemia) e reticolociti per < produzione di eritropoietina ormone fattore di crescita del midollo osseo per la produzione dei globuli rossi (doping!) prodotto da cellule peritubulari;
Vit. D con < assorbimento del calcio alimentare;
calcemia: qui il calcio è molto basso e va integrato per os;
ferro (sideremia);
peso specifico urine (urine pallide);
HDL (High Density Lipoproteins) o colesterolo “buono”;
pH ematico ed acidosi metabolica per deficit di escrezione degli ioni H+ (problema complesso, non di nostra competenza).
Dialisi, emodialisi: processo artificiale di depurazione del sangue dalle scorie (tossine) del metabolismo per lo più proteico, normalmente eliminate con le urine. La si attua in urgenza con
catetere venoso in succlavia, giugulare, femorale;
dialisi peritoneale con lavaggi in entrata e svuotamento in uscita con catetere detto di Tenckhoff.
La dialisi ideale si attua con fistola artero-venosa (FAV) di solito all’avambraccio chirurgicamente ed in anestesia locale.
Trapianto renale: si effettua in casi selezionati da donatore vivente o da cadavere con compatibilità di numerosi antigeni (istocompatibilità) ed assenza di anticorpi linfocitossici, evento ovviamente più probabile tra consanguinei. Se il donatore cadavere è compatibile ma la sua funzione renale non era perfetta si devono trapiantare entrambi gli organi. La sede ideale è la fossa iliaca dx e sin.
Controindicazioni più comuni: da dire subito che l’età avanzata oggi non è più il problema dominante potendosi operare anche pluri-sessantenni, ciò che più conta sono le comorbilità come insufficienza cardiaca, diabete mellito severo ed insufficienza respiratoria grave. Controindicazioni assolute: neoplasie in atto, infezioni in atto, sieropositività a HIV, HBV, HCV, intolleranza alla terapia immunosoppressiva (antirigetto).
Lezione n. 25: Il MESOTELIO: descrizione anatomica e funzionale dei vari siti; le patologie. Il mesotelioma.
Con il termine di mesotelio, sinonimo sierosa, si intende una membrana tipo “involucro” rinvenibile in numerosi organi ed apparati viscerali dotati di “movimento” autonomo, non volontario (eliminando ovviamente l’apparato muscolo-scheletrico). E’ pertanto una lamina epiteliale “pavimentosa” semplice, di un unico strato cellulare, della sierosa che riveste cuore (pericardio, aderente al miocardio e la sua porzione esterna detta epicardio), polmoni (pleura), intestino (peritoneo), parte del testicolo (vaginale), vasi (avventizia). Ha funzione di “scorrimento” anti-attrito, rivestimento, assorbimento e secrezione, trasporto se calcoliamo anche lo strato sottostante connettivale, detto sotto-sieroso, che presenta vasi sanguigni sottili, rari vasi linfatici senza linfonodi e nervi sensibilissimi soprattutto per il dolore, tipo quello da pleurite o da peritonite (forse qualcuno di noi ha sperimentato questa peculiarità con un’appendicite acuta!).
Tale rivestimento si presenta in realtà come una doppia guaina: quella viscerale che circonda e ricopre l’organo al quale aderisce tenacemente, e quella parietale, in continuità con la prima. Fra i due foglietti esiste uno spazio virtuale con scarso liquido sieroso lubrificante che agevola i movimenti, che diventa reale in condizioni patologiche:
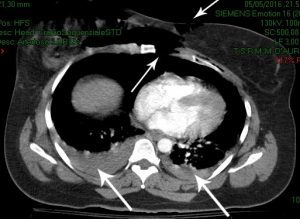
versamento pericardico (siero, pus e sangue, anche di origine neoplastica primitiva o secondaria, cioè da metastasi), come idropericardio, piopericardio, emopericardio con il rischio di tamponamento
cardiaco;
versamento pleurico da essudato e trasudato come idrotorace, ematico o emotorace, pus o
piotorace o empiema pleurico, pneumotorace (o pnx, sinonimo) se presente aria;
versamento peritoneale da essudato infiammatorio, trasudato da ipertensione portale (ascite), batterico soprattutto, raro da candida,
localizzato come ascesso peritoneale o libero in cavità come nella peritonite purulenta diffusa; sangue libero come nell’emoperitoneo per lo più post-traumatico (soprattutto milza e fegato), rarissimo quello spontaneo da rottura in cavità di un voluminoso e superficiale angioma epatico, relativamente frequente quello da rottura di aneurisma dell’aorta addominale; lo pneumoperitoneo per raccolta di aria libera in peritoneo (ulcera gastro-duodenale perforata, perforazione di diverticolo o di cancro del colon, post-trattamento endoscopico, ecc.), ferite penetranti accidentali, volontarie o dolose, da armi bianche, utensili acuminati, proiettile,
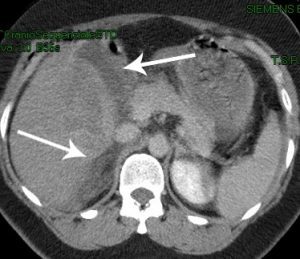
frammenti di vetro ed altro in addome con lesione intestinale, traumi ano-rettali alti da penetrazione di corpi estranei, talora a scopo punitivo o mortificativo, comunque dolosi; rari gli episodi per autoerotismo; in campo oncologico l’ascite neoplastica da carcinosi peritoneale può creare quantità notevoli di essudato con gravissimi problemi clinici al Paziente, come risalita del diaframma ed insufficienza respiratoria, insufficienza renale da disidratazione per sequestro extra-vascolare di liquidi, alterazioni elettrolitiche come falsa iposodiemia (relativa al sequestro di Na+ addominale), iperpotassiemia.
Versamento nella tunica vaginale: di solito siero, con il termine di idrocele, sterile, oppure batterico (TBC solitamente) ed emorragico (talora neoplastico o post-traumatico).
Per l’avventizia dei vasi sanguigni: arterie, vene e capillari questa duplicazione non si ha. Essi si muovono per la spinta sistolica, aspirazione diastolica, riempimento e svuotamento vascolare, contatto con altri organi in movimento senza frizioni e problemi potenzialmente dannosi. L’avventizia però, qui, serve a definire la stabilità della posizione vascolare e la connessione, lassa, con le strutture circostanti.
La neoplasia maligna del mesotelio è detta mesotelioma ed in Oncologia la sede più rappresentata è quella pleurica, con la denominazione di mesotelioma pleurico, con un’incidenza dell’ 1% delle malattie neoplastiche, segue, molto più raro, il mesotelioma peritoneale. Delle altre sedi non ho mai avuto esperienza.
Per la forma pleurica, l’esposizione all’amianto (sinonimo asbesto) risulta essere la causa principale, o per malattia professionale o per esposizione domestica , anche per inquinamento da tute da lavoro lavate in casa. L’amianto è un minerale caratterizzato da una formidabile resistenza al calore, e pertanto in passato, anni 1940 – ’75 circa e con il nome di Eternit (cemento-amianto), è stato diffusamente impiegato per isolare e coprire tetti, creare pareti e divisori nella costruzione di case, stabilimenti, capannoni ed altro, anche sui mezzi di trasporto, tipo treni, navi, battelli, chiatte, automobili; per le vernici, attrezzatura meccanica e, come noto, per le tute dei Vigili del fuoco.
La lavorazione di questo minerale produce una polvere, frammenti e raschiature, che se inspirata, “viaggia” nella via anatomica respiratoria fino agli alveoli polmonari e da qui passa nell’involucro pleurico, dove l’irritazione flogistica cronica sembra essere la causa scatenante della reazione neoplastica, anche dopo 2 – 4 decenni dall’esposizione. E’ ormai da tempo una ricosciuta malattia professionale dall’INAIL anche in post-mortem per gli eredi, oltre che in numerosi soggetti ormai pensionati, avendo diritto ad un equo indennizzo o una pensione integrativa.
La clinica della patologia è pressocchè affanno, astenia e dolore toracico prevalentemente inspiratorio con frequente versamento pleurico positivo alle cellule maligne.
 daddydoctorgym.com il sito dove trovare alcuni consigli per il buon uso della palestra e la donazione di sangue
daddydoctorgym.com il sito dove trovare alcuni consigli per il buon uso della palestra e la donazione di sangue




36 commenti
Pingback: Scienze Infermieristiche e Corso OSS DierreForm, Medicina: Patologie fisiche (lezioni 8-12, modulo 3) - daddydoctorgym.com
Pingback: Scienze Infermieristiche e Corso O.S.S. DierreForm. Patologie fisiche (lezione 29), modulo 13 - daddydoctorgym.com
Pingback: Scienze Infermieristiche e Corso OSS Dierreform: lezione n. 37, modulo 15 - daddydoctorgym.com
Pingback: Scienze Infermieristiche e Corso OSS Dierreform: programma di Medicina, Dr. Stefano Graziani - daddydoctorgym.com
Pingback: Scienze Infermieristiche e Corso OSS. Lezione n. 43, modulo n. 19 - daddydoctorgym.com
Pingback: Scienze Infermieristiche e Corso OSS. Modulo n. 20, lezione n. 44: Virus - daddydoctorgym.com
Pingback: Scienze Infermieristiche e Corso OSS DierreForm. Modulo 22, lezione n. 46: Coronavirus in epoca di quarantena. - daddydoctorgym.com
Pingback: Scienze Infermieristiche e Corso O.S.S. DierreForm. Patologie fisiche (lezioni n. 2 -> 6, modulo 2) - daddydoctorgym.com
Pingback: Scienze Infermieristiche e Corso OSS DierreForm, Medicina: Patologie fisiche (lezioni n. 14 -> 18, modulo 4) - daddydoctorgym.com
Pingback: OSS. Nuovo Corso 2020. Argomenti di Medicina. Modulo n. 1/nc - daddydoctorgym.com
Pingback: Scienze Infermieristiche e Corso OSS DierreForm. Riassunto, cenni sulle lezioni: Batteri, Virus, Miceti. Modulo n. 23, lezione n. 47 - daddydoctorgym.com