OSS. Operatori socio-sanitari. Nuovo Corso 2020.

Argomenti di Medicina, Dr. Stefano Graziani.
Modulo n. 2/nc.
Il compito, l’obiettivo:
2) Assistere la persona nel mantenimento delle capacità psico-fisiche: ANZIANI.
(n° 4 lezioni).
con il programma:
Conoscenze: Caratteristiche tipiche di assistiti anziani (patologie, sintomi, effetti, contenuti e metodi degli interventi assistenziali e sociosanitari).
Abilità: Riconoscere i segnali/sintomi di disagio e/o rischio della persona assistita. Supportare, nei limiti del proprio ruolo, interventi di rieducazione, riattivazione e recupero funzionale.
Prima di affrontare questi argomenti ricordo ciò che il Senato della Repubblica determina, con la Legislatura 16ª – Disegno di legge N. 2437 l, provvedimento 22 febbraio 2001, (fonte):
“L’OSS possiede competenze sia in ambito sociale sia in ambito sanitario. A seguito di
una specifica formazione professionale, è in grado di svolgere attività indirizzate a soddisfare i bisogni primari della persona e a favorirne il benessere e l’autonomia.”
Valutiamo la prima richiesta di queste lezioni:
assistere l’ANZIANO nel mantenimento delle SUE capacità psico-fisiche.
Dall’introduzione sappiamo il significato della parola “assistere”:
assistere: dal Lat. adsistere, stare accanto, con il moderno significato di “prendersi cura”, in Ingl. to care, da qui il caregiver, la persona referente del Paziente che può essere un Familiare, un/una Badante, un tutore, un “vicino di casa”, ecc..
e quella di
anziano: dal Lat. antianum, da antea, prima, appartenente cioè ad una età anteriore, precedente. In Medicina l’Anziano è il soggetto che abbia compiuto i 65 aa., età della senilità (età geriatrica, sinonimo con la Scienza Geriatria o Gerontologia) ed i 75 aa.per quella della vecchiaia, ma con ampie variabili biologiche definite dallo stato di salute del soggetto;
ed anche il significato di
mantenimento delle capacità psico-fisiche: il termine “mantenimento” deriva dal Lat. manu tenére, tenere in mano ed ha il significato temporale di incentivare e favorire e quindi conservare, “far durare nel tempo”, ma anche migliorare se possibile, una determinata cosa, situazione o status positivi e gratificanti in funzione della promozione dell’autonomia, dell’autostima e quindi della gratificazione dell’Individuo.
Questo programma/obiettivo non è tanto dedicato ai ricoverati in Ospedale, quanto nelle strutture residenziali e assistenziali e soprattutto in quella domiciliare, ovviamente per il piano assistenziale prolungato nel tempo.
Per “mantenere” una cosa bisogna conoscerla e valutarla in funzione del soggetto e della sua situazione.
E’ chiaro che nel nostro campo, con l’aiuto del team assistenziale, si deve arrivare se non proprio ad una diagnosi precisa del nostro Paziente, talora con plurimorbilità (tante patologie associate), almeno ad un indirizzo orientativo e di valutazione che ci consenta di
“fare una fotografia”
dell’attuale situazione sanitaria con definizione di quanto ci viene chiesto: il mantenimento delle capacità psico-fisiche del nostro Anziano, pertanto valutato a 360 gradi, con il concetto della conoscenza olistica (dal Greco olòs, tutto, intero, già detto e ridetto!).
Per quanto concerne il primo punto:
Abilità: riconoscere i segnali/sintomi di disagio e/o rischio della persona assistita. Supportare, nei limiti del proprio ruolo, interventi di rieducazione, riattivazione e recupero funzionale,
notiamo i due elementi:
riconoscere i segnali/sintomi di disagio (termine valutato nello stesso link precedente) e/o rischio della persona assistita; e
supportare, nei limiti del proprio ruolo, interventi di rieducazione, riattivazione e recupero funzionale. Ed è proprio la frase in corsivo, nei limiti del proprio ruolo, che l’OSS deve recepire e applicare. Anche qui bisogna osservare, ponderare e vigilare per cogliere segni e sintomi, campanelli di allarme sulla situazione clinica del Paziente, cronica, abituale, conosciuta e assistita, ma soprattutto nuovi segnali di patologia psico-fisica.
E quanto più l’OSS sa, il SAPERE, tanto più prezioso sarà il suo compito di pedina importantissima nell’ambito assistenziale, anche nella profilassi, precocità e mantenimento dello stato di salute di chi a lui è affidato.
Il saper riconoscere, nel nostro campo, richiede studio, determinazione, apprendimento, elaborazione concettuale e quindi applicazione di tutte quelle conoscenze ed azioni finalizzate all’individuazione del disagio e del rischio del nostro Paziente.
Ripeto pertanto il significato di disagio e di rischio.
Disagio: proviene dall’Ital. agio, comodità, possibilità, conforto con il prefisso dal Gr. dis-, carente, anomalo, mancante. E’ quindi sofferenza per carenza o mancanza di cose necessarie. Da qui la difficoltà nel sapersi adattare emotivamente e fisicamente in determinati compiti, atteggiamenti e situazioni. Si parla di disagio evolutivo endogeno nei conflitti adolescenziali e di quello socioculturale in ogni età sia adolescenziale che post-, per le influenze esogene con

vincoli politici o religiosi dovuti all’ambiente e Stato nel quale si vive.
Rischio: è la probabilità che accada un evento avverso, capace di causare un danno. E ai miei Allievi metto in pole position l’evenienza della CADUTA (con frattura di femore in primis) e poi quella della ostruzione della via anatomica respiratoria superiore da DISFAGIA, con eventualità (rischio!!!) di polmonite ab ingestis e morte da ipossia ipossica (soffocamento).
Ecco che rispondiamo alla domanda delle Conoscenze: degli anziani, delle patologie in senso generale già affrontate nelle precedenti lezioni al link
OSS. Nuovo Corso 2020. Argomenti di Medicina. Modulo n. 1/nc
insieme a sintomi ed effetti, cioè i segni.
La sindrome, lo sappiamo, è l’insieme di sintomi e segni.
Per i contenuti e i metodi degli interventi assistenziali e sociosanitari sono i parametri vitali, già noti alle precedenti lezioni (link).
La diligenza (l’Amore e l’attenzione con i quali si agisce professionalmente e didatticamente),
il sapere (know how, conoscenza tecnica, specifica),
il saper fare (perizia) ed il
saper essere (le nostre capacità e abilità manuali, di comunicazione e di relazione) che ci fà essere prudenti e rispettosi delle norme e delle leggi.
Gli interventi assistenziali e sociosanitari li abbiamo studiati nel modulo 1/nc.
L’obiettivo formativo Regionale è quello di far acquisire all’OSS competenze al fine di ottenere prestazioni dignitose ed ottimali nell’ambito della strategia assistenziale multidisciplinare.
L’OSS è una pedina fondamentale in questo contesto, per il gran tempo che dedica alla Persona, in tutti gli ambiti di azione e
non deve mai sentirsi SOLO!
![]()
Abbiamo appena parlato del “mantenimento”: cosa dobbiamo mantenere e come.
Ecco che affrontiamo due strumenti fondamentali: il PAI ed il PTI
base del “mantenimento…”.
Il PAI o Piano Assistenziale Individualizzato è il programma e documento di sintesi multidisciplinare più diffuso nelle strutture sanitarie residenziali (RSA) e sul territorio (ADI: Assistenza Domiciliare Integrata).
Esso riporta dati e informazioni dell’Assistito finalizzato ad ottimizzare una strategia di cura e di assistenza che sappia promuovere al meglio le

condizioni di Salute, nel suo concetto globale, e quindi il massimo benessere auspicabile e raggiungibile: è il concetto della personalizzazione assistenziale
che si programma e si applica ovunque si trovi fisicamente il Paziente.
Pertanto esso contempla la valutazione clinico-assistenziale, sociale, psicologica e di comunicazione, con la partecipazione condivisa e attiva da parte dei componenti del nucleo familiare, del tutore, caregiver o badante in modo da garantirne quanto più possibile consapevolezza, controllo e plasticità d’azione, che è l’adattamento intelligente e versatile ai bisogni del nostro Assistito (in Inglese, empowerment).
Il PAI ha un periodo di durata prestabilita, ma variabile e quindi versatile in funzione delle variazioni delle necessità e delle evoluzioni dei suoi elementi definiti e prevede 3 campi di azione:
l’Area clinico-assistenziale con Personale Medico di varie specialità clinico-diagnostiche, Infermieristico anche qui con varie specialità di competenze e OSS;
l’Area Sociale con l’Assistente sociale, Educatori, OSS e Animatori;
l’Area Riabilitativa con il Fisiatra, il Fisioterapista tecnico della riabilitazione, l’Educatore e il Logopedista…
Il PAI ha una duplice valenza concettuale e pratica:
1) rappresenta un atto burocratico, amministrativo e medico-legale, requisito necessario per l’accreditamento delle RSA (D.P.R. 14 gennaio 1997, fonte)
2) è il documento socio-sanitario essenziale per quanto detto prima.
La sua redazione è affidata ad un team di specialisti multidisciplinari del Distretto sanitario di Base ed è garantita da uno dei suoi componenti che assume la posizione e compito di responsabile referente del piano.
Ecco ora il PTI.
Il Piano Terapeutico Individuale ha finalità educativa, assistenziale e riabilitativa domiciliare ed è ovviamente multidisciplinare, per lo più dedicato all’Anziano, Paziente definito Geriatrico, ma soprattutto al Paziente Psichiatrico per il quale è previsto il Piano Terapeutico Riabilitativo Personalizzato (PTRP), coordinato e redatto dalle indicazioni degli Specialisti del PTI del Modulo Dipartimentale di Salute Mentale (MDSM) insieme ai responsabili dei Servizi Sociali del Comune di appartenenza e quindi competente.
Nella cartella clinica, accanto ai dati personali ed anamnestici,
la diagnosi specialistica,
l’indicazione chiara e completa delle prestazioni, dei medicinali prescritti e la durata del loro trattamento,

il percorso di cura e
gli obiettivi programmati che sono interventi dinamici di valorizzazione delle componenti ambientali, sociali e relazionali.
Il PTI, prezioso elemento del welfare personalizzato, richiede che l’Utente abbia un discreto livello di performance, con equilibrio clinico e sufficiente apporto nutrizionale spontaneo, che venga accettato e gradito, collaborando consapevolmente in modo attivo. Tale programma dimostra un ottimo rapporto costi/benefici ed impiega il Personale in servizio sul Territorio.
Stiamo parlando sempre del “mantenimento…”
Il fulcro del PTI è rappresentato da 6 elementi da incentivare:
1 – le competenze basilari con riguardo alla propria persona in modo autonomo;
2 – la capacità di gestione consapevole dello spazio, dell’ambiente domestico e di quello esterno;
3 – la capacità di gestione consapevole del tempo che richiede “appuntamenti” di consuetudine, abitudinari e necessari, vissuti dinamicamente e non imposti;
accanto a ciò, come sviluppo psicodinamico
4 – la capacità di gestione consapevole del tempo libero, favorendo curiosità, interessi, hobbies, creatività;
5 – autonomia nelle piccole spese ordinarie;
ed infine
6 – si cerca (fonte) di far intraprendere quelle attività per le quali ciascuno mostra maggiore interesse o inclinazione tipo canto, suonare uno strumento, la cucina, pittura ecc. e di dare significato e importanza a particolari ricorrenze quali le festività ed i compleanni, soprattutto se il Paziente vive in una struttura.
![]()
Ho parlato di strutture e sedi di accoglienza, residenza, ricovero, oltre l’ADI, l’Assitenza Domiciliare Integrata e l’Ospedalizzazione domiciliare della quale però non ho esperienza, perchè attuata in poche Regioni del Nord.
Vediamole allora insieme un po’ nello specifico (fonte Fondo Forte).
Tipologie di strutture assistenziali per ANZIANI:
Case albergo: per autosufficienti, solo ambulatorio, appartamenti autonomi, gestione privata.
Case di riposo: (casa soggiorno, casa vacanza per anziani), per pazienti

almeno parzialmente autosufficienti, assistenza sanitaria, stanza stile appartamento o suite, gestione privata.
Case famiglia: persone anziane sole, solo ambulatorio, stanze con ambiente familiare, gestione privata convenzionata o privata.
Case protette: per non autosufficienti, assistenza sanitaria generica, anche con riabilitazione, struttura alberghiera, gestione privata convenzionata o privata.
Centri diurni: per anziani con vari gradi di non autosufficienza e/o disagio sociale, assistenza sanitaria con aiuto a sviluppare l’autonomia, solo di giorno, gestione pubblica, privata convenzionata o privata. L’ANFFAS accoglie Pazienti fino a 60 anni.
Comunità alloggio: preferibilmente per Utenti parzialmente autosufficienti, ma anche disabili che per vari motivi non possono vivere in casa perché deboli e fragili, bisognosi di assistenza protettiva, monitoraggio e di riabilitazione sanitaria. In alcune Regioni è richiesto il pagamento di una quota mensile, calcolata secondo il reddito familiare. E’ una Struttura alberghiera in piccole comunità, 7 – 12 persone, a gestione pubblica o privata.
Ospedale di Comunità: sono strutture intermedie tra l’ADI e l’Ospedale, per assistere pazienti che non necessitano (più) di ricovero ospedaliero, ma richiedono un’assistenza sanitaria non possibile a domicilio, prevalentemente per patologia cronica ed ancora per pazienti fragili e/o cronici provenienti dal domicilio. Non sono strutture ex novo, ma rappresentano la riconversione di posti letto di degenza in strutture già esistenti, rimodulate all’interno del nuovo modello organizzativo. L’assistenza è erogata in moduli assistenziali, la cui responsabilità è infermieristica, mentre quella clinica è affidata al MMG. Sono presenti infermieri h/24, coadiuvati da OSS e da altri professionisti, quando necessario. La durata media della degenza attesa è limitata, di norma non superiore alle 6 settimane, in relazione alle valutazioni e agli obiettivi definiti.
Residenze sociali assistite (RA): per autosufficienti over 65, assistenza del MMG, sistemazione alberghiera, gestione privata convenzionata.
Residenze sanitarie assistenziali (RSA o Case Protette): per non autosufficienti, assistenza sanitaria, anche con riabilitazione, sistemazione variabile, gestione pubblica, privata convenzionata o privata.

Detto questo, ecco quindi gli obiettivi di salute, che come riferito all’inizio, prevedono un percorso/obiettivo attuabile nell’Assistenza Domiciliare e nelle strutture assistenziali e residenziali, non in Ospedale perchè luogo di ricovero per acuti.
Miglioramento e mantenimento:
della qualità di vita,
dello stato funzionale globale e delle condizioni cliniche,
dell’attività motoria, tono e della forza con il trofismo muscolare,
della funzionalità articolare,
tutto ciò porta ai criteri positivi della deambulazione, della postura seduta ed eretta con prevenzione delle cadute,
della sindrome adinamica e quindi della sindrome da immobilizzazione, con
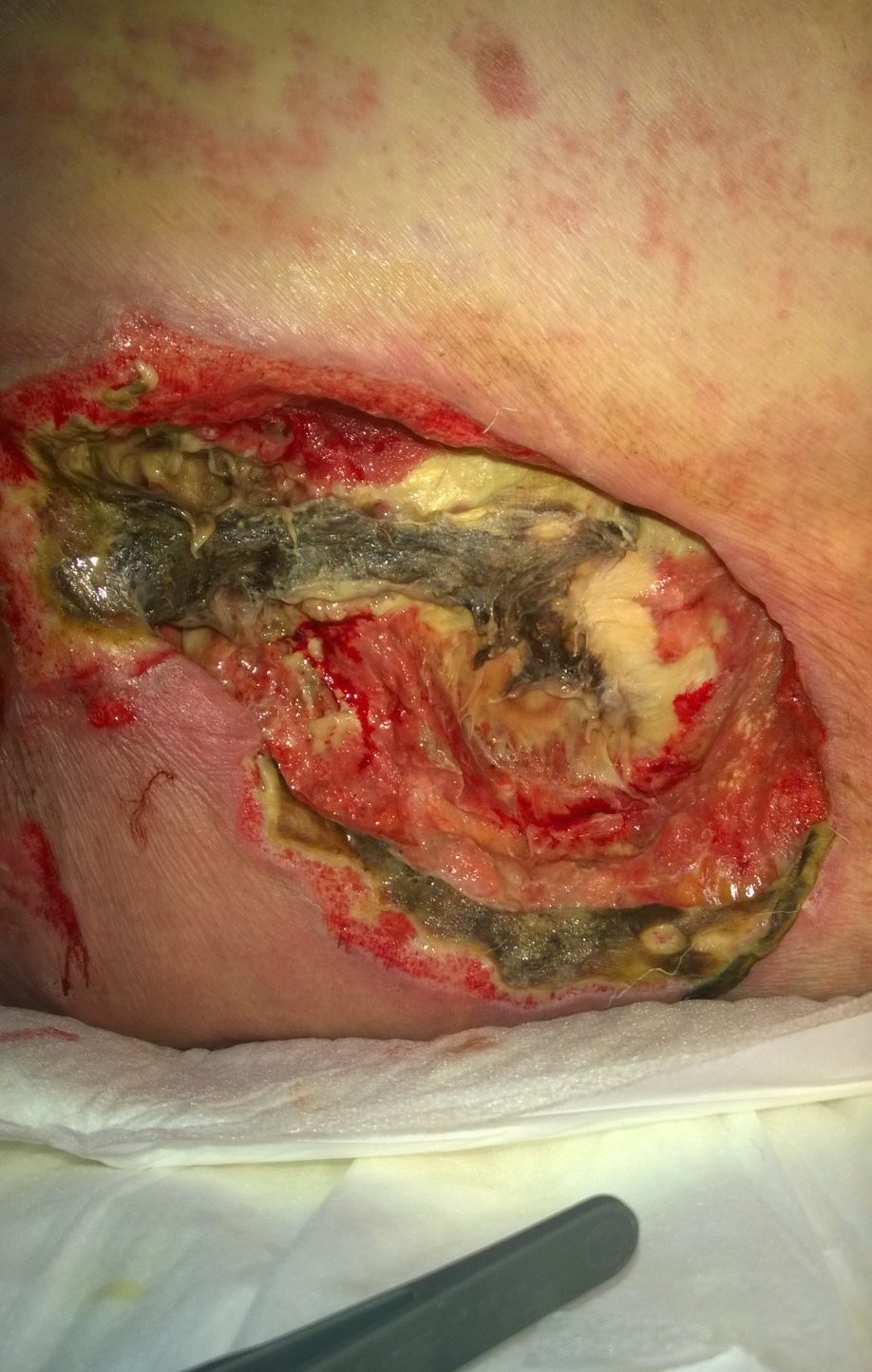
prevenzione e trattamento delle lesioni da decubito (LDD),
della disidratazione e della malnutrizione, ricordando i problemi della disfagia, come già ricordato più volte, ma fondamentale.
Altro campo di azione.
Miglioramento e contenzione
dello stato cognitivo-percettivo,
dei disturbi psichici e comportamentali, con il supporto farmacologico dello Specialista,
dell’orientamento nella realtà e
delle capacità relazionali e pertanto del contatto socio-ambientale.
E terminiamo le lezioni con le riflessioni del nostro compito:
Supportare, nei limiti del proprio ruolo
interventi di rieducazione, riattivazione e recupero funzionale.
Tutto questo è stato spiegato e condiviso nelle nostre 10 giornate di lezione.
 E in questo ultimo incontro, nel senso di “ultimo incontro scolastico”, ma non professionale e di condivisione, così spero, si evince che voi OSS,
E in questo ultimo incontro, nel senso di “ultimo incontro scolastico”, ma non professionale e di condivisione, così spero, si evince che voi OSS,
“nei limiti del proprio ruolo”, ciò che vi si chiede:
rappresentate una figura assistenziale fondamentale perchè sapete rilevare del vostro Assistito,
patologie cliniche,
disagi e conflitti personali, situazionali, logistici e familiari,
problemi economici e sentimentali,
esigenze emotive, culturali e rituali anche in campo religioso,
metabolizzare il proprio vissuto professionale con adeguata gratificazione personale e sociale.
Il nostro Assistito, anche con il nostro contributo, deve sapere che
è stato UTILE al contesto sociale,
anzi PREZIOSO,
dandogli anche la valenza della competenza e della
UNICITA’ nella storia della sua prestazione lavorativa.
Il nostro Assistito, se presente, vi vorrà molto Bene,
così come stima, affetto e gratitudine
riceverete dal nucleo familiare!
 daddydoctorgym.com il sito dove trovare alcuni consigli per il buon uso della palestra e la donazione di sangue
daddydoctorgym.com il sito dove trovare alcuni consigli per il buon uso della palestra e la donazione di sangue




3 commenti
Pingback: OSS. Operatori socio-sanitari. Nuovo Corso 2020. Argomenti del programma di Medicina, Dr. Stefano Graziani - daddydoctorgym.com
Pingback: OSS. Nuovo Corso 2020. Argomenti di Medicina. Modulo n. 3/nc - daddydoctorgym.com
Pingback: Scienze Infermieristiche e Corso OSS. Modulo n. 24, lezione n. 48 - daddydoctorgym.com